Основы безопасности жизнедеятельности (безопасности и защиты Родины)
11 класс
Урок 11
Первая помощь при остановке сердца
 |
 |
 |
Первая медицинская помощь при остановке сердца
При остановке сердца обогащенная кислородом кровь больше не попадает в жизненно важные органы и возникает риск необратимого повреждения мозга, которое может наступить уже через 5—7 мин. Внезапная остановка сердца может произойти на ранних стадиях сердечного приступа (инфаркт миокарда) или в результате поражения электрическим током, когда пострадавший почти немедленно теряет сознание (шок), при ушибе грудной клетки.
 Признаки остановки сердца — потеря сознания, бледность, отсутствие пульса на сонных артериях, отсутствие дыхания, полное расслабление всех мышц, из-за чего в некоторых случаях в момент остановки сердца возможны непроизвольные мочеиспускание и выделение кала.
Признаки остановки сердца — потеря сознания, бледность, отсутствие пульса на сонных артериях, отсутствие дыхания, полное расслабление всех мышц, из-за чего в некоторых случаях в момент остановки сердца возможны непроизвольные мочеиспускание и выделение кала.
Определение пульса на сонной артерии. Положите кончики пальцев на переднюю поверхность трахеи в средней части шеи и, придавливая пальцы к коже, медленно сдвигайте их к правой боковой поверхности шеи, пока они не упрутся в край мышцы. Немного увеличьте давление в направлении вперед-назад. Под пальцами должна пульсировать сонная артерия.
Первая помощь при остановке сердца заключается в проведении реанимационных мер. Начинать их нужно немедленно. Перед их выполнением необходимо уложить пострадавшего на твердую ровную поверхность (пол) и расстегнуть стесняющие дыхание пояс, ворот рубашки, галстук и т. п.
Реанимационные мероприятия продолжают либо до полного восстановления дыхания и мышечного тонуса, либо до прибытия врача «скорой помощи».
Все пострадавшие, перенесшие остановку сердца или дыхания, независимо от степени восстановления дыхания и сердечной деятельности должны быть направлены в больницу для получения квалифицированной помощи и устранения возможных осложнений.
Вопросы и задания
1. Назовите возможные причины остановки сердца.
2. Как правильно определять пульс на сонной артерии?
3. Какие действия выполняют при проведении реанимационных мероприятий при остановке сердца (этот материал вы изучали в 9 классе)?
Задание 37
Попробуйте определить пульс на сонной артерии у своего друга, подруги или соседа по парте. Проделайте это несколько раз, фиксируя время.
Задание 38
Чтобы предупредить повреждение мозга после остановки сердца, необходимо принять срочные меры. Определите последовательность оказания первой медицинской помощи пострадавшему при остановке сердца (вы изучали это в 9 классе):
а) нанести прекардиальный удар;
б) вызвать «скорую помощь» или направить пострадавшего в больницу;
в) расстегнуть стесняющие дыхание пояс, ворот рубашки, галстук и т. п.;
г) приступить к непрямому массажу сердца;
д) уложить пострадавшего на твердую ровную поверхность;
е) провести искусственную вентиляцию легких.
Дополнительный материал по теме
 |
 |
 |
Учебные вопросы
1. Понятие о клинической смерти и реанимации.
2. Определение признаков жизни и смерти.
3. Правила и техника проведения прекардиального удара, непрямого массажа сердца и искусственной вентиляции легких.
4. Первая медицинская помощь при остановке сердца.
Цель.
По окончании изучения темы учащиеся должны овладеть навыками в приемах проведения непрямого массажа сердца, искусственной вентиляции легких и оказания первой медицинской помощи при остановке сердца.
Контрольные вопросы
1. Что понимается под реанимацией?
2. Что может быть использовано в качестве ровной твердой поверхности для размещения пострадавшего при проведении реанимационных мероприятий?
3. В чем заключается смысл прекардиального удара?
4. В какую точку наносится прекардиальный удар?
5. Что делать после нанесения прекардиального удара, если работа сердца не восстановилась?
6. В какой точке должны располагаться ладони оказывающего помощь при проведении непрямого массажа сердца?
7. С какой частотой необходимо надавливать на грудную клетку при проведении непрямого массажа сердца?
8. В каких случаях проводится искусственная вентиляция легких?
9. Каким образом обеспечить проходимость верхних дыхательных путей пострадавшего?
10. Как правильно сделать выдох в легкие пострадавшего?
11. Что необходимо сделать, если при совершении выдоха воздух в легкие пострадавшего не поступает?
12. Назовите причины остановки сердца.
13. Как правильно определяется пульс на сонной артерии?
14. Какие действия выполняются при проведении реанимационных мероприятий пострадавшему при остановке сердца?
Клиническая смерть
Клиническая смерть - своеобразное переходное состояние между жизнью и смертью, начинается с момента прекращения деятельности центральной нервной системы, кровообращения и дыхания и продолжается в течение короткого промежутка времени, пока не разовьются необратимые изменения в головном мозге. С момента их наступления смерть расценивается, как биологическая (в контексте этой статьи я уравниваю понятия социальной и биологической смерти ввиду необратимости процессов, происшедших в организме). Таким образом, главной динамической характеристикой клинической смерти является возможная обратимость этого состояния.
Во время клинической смерти дыхание, кровообращение и рефлексы отсутствуют, однако клеточный обмен веществ продолжается анаэробным путем. Постепенно запасы энергетиков в мозге истощаются, и нервная ткань умирает.
2. Наступлению клинической смерти предшествует предагональное состояние (постепенное снижение кровяного давления, угнетение дыхания, сознания и электрической активности мозга, тахикардия, сменяемая брадикардией и др.). Наша задача — способствовать тому, чтобы клиническая смерть не перешла в биологическую, когда все жизненные процессы необратимо прекращаются.
Так жив или мертв пострадавший, больной? Этот вопрос весьма важен при тяжелых травмах, утоплениях, обморожениях, когда человек не подает никаких признаков жизни. Обнаружив хотя бы минимальные признаки жизни, необходимо немедленно приступить к оживлению пострадавшего.
Клиническая смерть наступает, например, при падении с дерева, обрыва, при транспортных авариях, обвалах, утоплениях, когда человек погружается в глубокое бессознательное состояние. Чаще это наблюдается при травмах черепа, при сдавлении грудной клетки или области живота, при выраженной сосудистой недостаточности (инфаркте миокарда, комах различного происхождения). Пострадавший лежит без движения, иногда не подавая никаких признаков жизни. Попробуем отличить жизнь от смерти.
Необходимо прежде всего определить, есть ли сердцебиение — рукой или ухом. Прикладываем ухо ниже соска, и если прослушиваются даже редкие и глухие тоны сердца, это первый признак того, что человек жив. Следует проверить и пульс, прежде всего на шее, где проходит самая крупная артерия — сонная, или же на внутренней части предплечья.
Необходимо убедиться, дышит ли пострадавший. На это указывают движения грудной клетки, увлажнение зеркала, приложенного к носу пострадавшего, или по движению ватки, поднесенной к ноздрям.
Обратите внимание на состояние глаз. Если осветить их фонариком, зрачки сузятся; то же произойдет, если открытый глаз пострадавшего заслонить рукой, а затем руку быстро отвести в сторону. Но помните: при глубокой потере сознания реакции на свет может и не быть.
Если хотя бы по одному из вышеуказанных признаков вы отметите положительный результат, это значит, что немедленно оказанная помощь еще может принести успех. В этом случае следует предпринять энергичные действия по оживлению, о чем мы подробно скажем при описании характера того или иного поражения или болезни.
Если наши усилия по оживлению человека окажутся тщетными и мы убедимся, что он умер, не следует тратить время — лучше быстро перейти к следующему пострадавшему.
Какие же признаки свидетельствуют о том, что человек мертв? Смерть наступает при прекращении работы сердца и остановке дыхания. Организму не хватает кислорода, недостаток которого и обусловливает отмирание мозговых клеток. Вот почему при проведении реанимационных мероприятий основное внимание необходимо сосредоточить на деятельности сердца и легких с тем, чтобы заставить их работать, то есть снабжать мозг кислородом. Только это может вывести человека из состояния клинической смерти.
Устанавливая, жив или мертв пострадавший, исходят из проявлений клинической и биологической смерти, из так называемых сомнительных и явных трупных признаков.
Сомнительные признаки смерти. Пострадавший не дышит, биения сердца не определяются, нет реакции на укол иглой, зрачки не реагируют на яркий свет. Пока нет полной уверенности, что пострадавший умер, мы обязаны предпринять все усилия по его оживлению.
Явные признаки смерти. Это признаки трупного окоченения. Один из первых и главных признаков — помутнение роговицы и ее высыхание. При сдавливании глаза с боков пальцами зрачок суживается и напоминает кошачий глаз.
Трупное окоченение начинается с головы через 2—4 часа после смерти. Охлаждение тела происходит постепенно: появляются трупные синеватые пятна, возникающие из-за стекания крови в расположенные ниже части тела. У трупа, лежащего на спине, трупные пятна наблюдаются на пояснице, ягодицах и на лопатке. При положении на животе пятна появляются на лице, груди и на соответствующих частях конечностей.
Если вы видите все это, вам уже незачем что-либо предпринимать; вы должны только поставить визвестность соответствующие органы власти.
Прекардиальный удар
Когда вы убедились, что у пострадавшего нет пульса, то поворачиваете его на спину и наносите прекардиальный удар. Иначе говоря, это удар кулаком по грудине. Его назначение, как и у дефибриллятора, сотрясти остановившееся сердце и снова запустить его. Но есть одно «но».
Прекардиальный удар эффективен только в первые 1-2 минуты после остановки сердца.
Самых энергичных читателей предупреждаю: проводить тренировки по нанесению прекардиального удара, а также проведению непрямого массажа сердца на живых людях нельзя. Вы можете вызвать у них остановку сердца.
Как правильно нанести прекардиальный удар:
- Проверить пульс;
- Освободить грудную клетку от одежды. Чтобы не терять время, свитера, майки, блузки и бюстгальтеры у женщин не снимают, а сдвигают к шее. Галстук у мужчины следует снять. Ремни на брюках, юбках следует расстегнуть. Также надо убедиться, что в месте удара нет медальонов, крестиков или других подобных предметов.
- Грудная клетка и мечевидный отросток. Надо обязательно прикрыть двумя пальцами мечевидный отросток, чтобы уберечь его от удара. Он легко отламывается от грудной кости и может травмировать печень. Смотрите картинку.
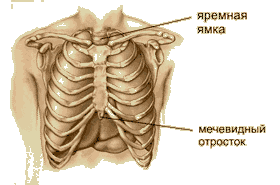
- Нанести удар. Удар наносится ребром сжатой в кулак ладони немного выше прикрытого пальцами мечевидного отростка. Выглядит это так: двумя пальцами одной руки вы прикрываете мечевидный отросток, а кулаком другой руки наносите удар. При этом локоть руки, которой наносится удар, направлен вдоль тела пострадавшего. Если проводить аналогию, то удар по грудине похож на удар по столу, про который говорят: «Грохнул по столу кулаком». Не забывайте, что цель удара – не проломить грудную клетку, а сотрясти её. И ещё одна особенность – детям до семи лет такие удары наносить нельзя.
- После удара проверьте пульс на сонной артерии. Если пульс не появился, значит, оживление не произошло и надо начинать легочно-сердечную реанимацию, которая состоит из непрямого массажа сердца и искусственного дыхания.
Непрямой массаж сердца
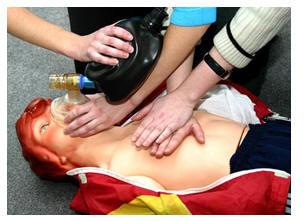
Для чего нужен непрямой массаж сердца?
Его смысл заключается в том, что при каждом надавливании на грудную клетку из сердца в артерии выдавливается кровь. А когда давление прекращается, сердце снова заполняется кровью, но на этот раз из вен. То есть каждое надавливание заменяет сердечное сокращение. И при правильном проведении массажа (60 надавливаний в минуту) обеспечивается 30-40% нормального кровообращения, что может поддерживать в пострадавшем жизнь в течение нескольких часов. Для проведения непрямого массажа сердца следует соблюдать следующие правила:
- Непрямой массаж можно проводить только на твердой ровной поверхности
- Встать на колени рядом с пострадавшим.
- Надавливать на грудину можно только в точке прекардиального удара
- Правильное расположение ладоней при проведении непрямого массажа сердца. Ладони одна на другой расположить по средней линии грудины. При этом большой палец одной руки должен быть направлен на подбородок пострадавшего, а большой палец другой руки - на его живот. Детям непрямой массаж сердца делают одной рукой, а новорожденному двумя пальцами.
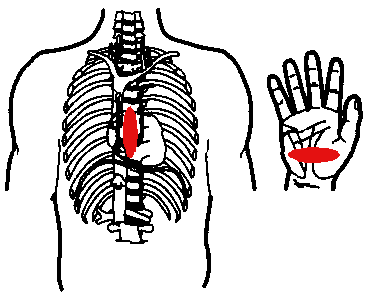
Давить на грудину надо только прямыми руками. Если пытаться делать это согнутыми руками, то надолго вас не хватит, ведь непрямой массаж согнутыми руками будет напоминать упражнение «отжимание от пола». Подумайте сами, сколько раз вы сможете отжаться, а ведь реанимация будет продолжаться не одну минуту и количество «отжиманий» превысит все мыслимые пределы. Поэтому только прямые руки!
Чтобы сохранить силы, надо перенести центр тяжести на руки и использовать не силу рук, а усилия всего плечевого пояса, спины и верхней половины туловища
Эффективность непрямого массажа может быть только в том случае, если при каждом надавливании грудная клетка прогибается на 3-4 сантиметра. Ладони того, кто проводит надавливания, не отрываются от грудной клетки пострадавшего. Каждое следующее движение делают только после того, как грудная клетка вернется в исходное положение. Если не соблюдать это условие, то в первые же минуты реанимации у пострадавшего будет сломано несколько ребер.
От упругости грудной клетки пострадавшего зависит частота надавливаний в каждом конкретном случае.
Выполнение непрямого массажа сердца.
Заметить эффективность реанимации можно уже через 1-2 минуты. У вашего пациента порозовеет кожа, а зрачки начнут реагировать на свет. Но если при этом пульс на сонной артерии не появился, то непрямой массаж сердца надо продолжать и делать его можно до бесконечности.
Если признаков эффективности непрямого массажа не видно, все равно его нужно продолжать не менее 20-30 минут.
Итак, если у пострадавшего нет своих дыхательных движений, то надо немедленно приступать к искусственному дыханию! Если есть сомнения, дышит пострадавший, или нет, то следует, не раздумывая, начинать "дышать за него" и не тратить драгоценные минуты на поиски зеркала, прикладывания его ко рту и т.д.
Прежде чем вдуть "воздух своего выдоха" в легкие пострадавшего, спасатель должен проверить проходимость воздушных дыхательных путей (ВДП) пострадавшего, и если есть мешающие дыханию вещества, удалить их.
Признаки полной непроходимости ВДП - не определяется ток воздуха, западание грудной клетки и мышц шеи.
Признаки неполной непроходимости ВДП - шумное дыхание, хрип, свист, межреберные промежутки и подключичные области западают.
Правило "Сафара": (достижение максимальной проходимости ВДП):
- запрокинуть голову пострадавшего назад,
- выдвинуть вперед нижнюю челюсть пострадавшего,
- открыть рот пострадавшего.
Приступить к показанному для данного случая ИВЛ.
Искусственное дыхание "изо рта в рот"
Спасатель стоит сбоку от головы пострадавшего (лучше слева). Если пострадавший лежит на полу, то приходится стать на колени. Быстро очищает рот и глотку пострадавшего от рвотных масс. Если челюсти пострадавшего плотно сжаты, то раздвигает их. Затем, положив одну руку на лоб пострадавшего, а другую на затылок, переразгибает (то есть откидывает назад) голову пострадавшего, при этом рот, как правило, открывается. Спасатель делает глубокий вдох, слегка задерживает свой выдох и, нагнувшись к пострадавшему, полностью герметизирует своими губами область его рта, создавая как бы непроницаемый для воздуха купол над ротовым отверстием пострадавшего. При этом ноздри пострадавшего нужно закрыть большим и указательным пальцами руки, лежащей на его лбу, или прикрыть своей щекой, что сделать гораздо труднее. Отсутствие герметичности - частая ошибка при искусственном дыхании. При этом утечка воздуха через нос или углы рта пострадавшего сводит на нет все усилия спасателя.
После герметизации спасатель делает быстрый, сильный выдох, вдувая воздух в дыхательные пути и легкие пострадавшего. Выдох должен длиться около 1 с и по объему достигать 1,0-1,5 л, чтобы вызвать достаточную стимуляцию дыхательного центра. При этом необходимо непрерывно следить за тем, хорошо ли поднимается грудная клетка пострадавшего при искусственном вдохе. Если амплитуда таких дыхательных движений недостаточна - значит, мал объем вдуваемого воздуха или западает язык.
После окончания выдоха спасатель разгибается и освобождает рот пострадавшего, ни в коем случае не прекращая переразгибания его головы, иначе язык западет и полноценного самостоятельного выдоха не будет. Bыдох пострадавшего должен длиться около 2 с, во всяком случае лучше, чтобы он был вдвое продолжительнее вдоха. В паузе перед следующим вдохом спасателю нужно сделать 1-2 небольших обычных вдоха-выдоха "для себя". Цикл повторяется с частотой 10-12 в минуту.
При попадании большого количества воздуха не в легкие, а в желудок, вздутие последнего затруднит спасение пострадавшего. Поэтому целесообразно периодически освобождать его желудок от воздуха, надавливая на эпигастральную (подложечную) область.
Искусственное дыхание "изо рта в нос" проводят, если у пострадавшего стиснуты зубы или имеется травма губ или челюстей. Спасатель, положив одну руку на лоб пострадавшего, а другую - на его подбородок, переразгибает голову и одновременно прижимает его нижнюю челюсть к верхней. Пальцами руки, поддерживающей подбородок, он должен прижать верхнюю губу, герметизируя тем самым рот пострадавшего. После глубокого вдоха спасатель своими губами накрывает нос пострадавшего, создавая все тот же непроницаемый для воздуха купол. Затем спасатель производит сильное вдувание воздуха через ноздри (1.0-1,5 л), следя при этом за движением грудной клетки пострадавшего.
После окончания искусственного вдоха нужно обязательно освободить не только нос, но и рот пострадавшего; мягкое нёбо может препятствовать выходу воздуха через нос и тогда при закрытом рте выдоха вообще не будет. Нужно при таком выдохе поддерживать голову переразогнутой (то есть откинутой назад), иначе запавший язык помешает выдоху. Длительность выдоха - около 2 с. В паузе спасатель делает 1-2 небольших вдоха-выдоха "для себя".
Искусственное дыхание нужно проводить, не прерываясь более чем на 3-4с., до тех пор, пока не восстановится полностью самостоятельное дыхание или пока не появится врач и не даст другие указания.
Надо непрерывно проверять эффективность искусственного дыхания:
- хорошее раздувание (экскурсия) грудной клетки пострадавшего
- постепенное порозовение кожи лица
- сужение зрачков
отсутствие вздутия живота
- самостоятельное дыхание
Следует постоянно следить за тем, чтобы во рту и носоглотке не появились рвотные массы, а если это произойдет, то надо перед очередным вдохом пальцем, обернутым тканью, очистить через рот дыхательные пути пострадавшего. По мере проведения искусственного дыхания у спасателя может закружиться голова из-за недостатка в его организме углекислого газа. Поэтому лучше, чтобы вдувание воздуха производили два спасателя, меняясь через 2-3 минуты. Если это невозможно, то следует через каждые 2-3 мин урежать вдохи до 4-5 в мин, чтобы за этот период у того, кто проводит искусственное дыхание, в крови и мозге поднялся уровень углекислого газа.
Проводя искусственное дыхание у пострадавшего с остановкой дыхания, надо ежеминутно проверять, не произошла ли у него и остановка сердца. Для этого следует двумя пальцами прощупывать пульс на шее в треугольнике между дыхательным горлом (гортанным хрящом, который называют иногда кадыком) и кивательной (грудино-ключично-сосцевидной) мышцей. Спасатель устанавливает два пальца на боковую поверхность гортанного хряща, после чего "соскальзывает" ими в ложбинку между хрящом и кивательной мышцей. Именно в глубине этого треугольника и должна пульсировать сонная артерия.
Если пульсации сонной артерии нет - надо немедленно начинать непрямой массаж сердца, сочетая его с искусственным дыханием. Если пропустить момент остановки сердца и 1-2 мин проводить пострадавшему только искусственное дыхание, то спасти его, как правило, не удастся.
Особенности искусственного дыхания у детей.
Для восстановления дыхания у детей до 1 года искусственную вентиляцию легких осуществляют по методу "рот в рот и нос", у детей старше 1 года - по методу "рот в рот". Оба метода проводятся в положении ребенка на спине, детям до 1 года под спину кладут невысокий валик (сложенное одеяло) или слегка приподнимают верхнюю часть туловища подведенной под спину рукой, голову ребенка запрокидывают. Спасатель делает вдох (неглубокий!), герметично охватывает ртом рот и нос ребенка или (у детей старше 1 года) только рот и вдувает в дыхательные пути ребенка воздух, объем которого должен быть тем меньше, чем младше ребенок (например, у новорожденного от равен 30-40 мл). При достаточном объеме вдуваемого воздуха и попадании его в легкие (а не желудок) появляются движения грудной клетки. Закончив вдувание, нужно убедиться, что грудная клетка опускается. Вдувание чрезмерно большого для ребенка объема воздуха может привести к тяжелым последствиям - разрыву альвеол легочной ткани и выходу воздуха в плевральную полость. Частота вдувания должна соответствовать возрастной частоте дыхательных движений, которая с возрастом уменьшается.
Чаще, чем нам всем хотелось, бывают случаи, когда помощь опаздывает. Через 4 минуты после остановки сердца оживить человека уже невозможно. Наступает биологическая смерть. Как понять, что помощь опоздала?
Допустим, вы во время загородной прогулки на пустынной дороге наткнулись на пешехода, которого сбила машина. Пульса у него нет, и никто не может сказать вам, когда это произошло. В этом случае надо посмотреть на роговицу глаза. Её внешний вид даст вам самую достоверную информацию об упущенном времени. По изменению внешнего вида роговицы судят о наступлении биологической смерти. У умершего человека роговица высыхает и приобретает «селёдочный блеск», а зрачок мутнеет. Кроме того, если большим и указательным пальцем осторожно сжать зрачок, то он изменит свою форму и приобретет форму кошачьего зрачка. Этот признак говорит о том, что смерть человека наступила 10-15 минут назад.


